2026년에 발표된 중앙암등록본부 자료에 의하면 2019~2023년의 조기 대장암에 해당하는 국한암의 5년 상대생존율은 94.9%에 달한다. 이러한 조기 대장암은 내시경으로 암을 떼어낸 뒤 예후를 지켜보는 게 일반적이다.
다만 내시경 이후 대장암이 주변 림프관이나 혈관, 신경을 침범했거나, 암세포가 떨어져 나왔을 때(종양 발아), 분화도가 불량하거나, 점막하 침범이 깊은 경우 등 위험 요소가 어느 하나라도 발견되면 암 발생 부위 주변 장을 수술로 추가 절제하는 게 표준 지침이다.
혹시라도 림프절 등에 남았을 암을 완전히 없애기 위한 것이지만, 조기 대장암이라는 점을 고려하면 환자 부담이 큰 탓에 치료가 과하다는 평가가 적지 않았다.
실제로 내시경 절제 후 추가 수술을 받은 환자를 검사했더니 80~90%는 림프절 전이가 없었다는 보고도 있다. 삼성서울병원 대장항문외과 김희철·신정경 교수 연구팀은 조기 대장암 환자에서 내시경 절제 후에도 수술이 꼭 필요한 환자와 그렇지 않은 환자를 가려내는 새 기준을 ‘미국종양외과학회지(Annals of Surgical Oncology)’ 최근호에 발표했다.
이번 기준은 연구팀이 2004년부터 2024년까지 삼성서울병원에서 조기 대장암(T1)으로 내시경 절제술 후 수술까지 추가로 받은 환자 1162명을 분석한 결과를 담았다.
연구에 따르면 이들 환자 중 148명(12.7%)에서 림프절에 암세포가 발견되었다고 한다. 이를 토대로 연구팀은 ‘복합병리점수(Composite Pathologic Score)’를 개발했다.
복합병리점수는 조기 대장암에서 내시경 절제 후 △림프관이나 혈관, 신경 주위를 침범 여부 △종양 발아가 5개 이상일 때 △분화도 △암이 점막하층 2,000마이크로미터(μm) 이상 파고 들었을 경우 △내시경으로 떼어낸 암의 조직 겉면에서 암조직이 발견되는 경우 등 5개 항목을 평가해 각각에 해당시 1점을 부여하는 방식이다.
5점 만점을 기준으로 2점 이상이면 고위험, 그 아래면 저위험으로 연구팀은 분류했다.
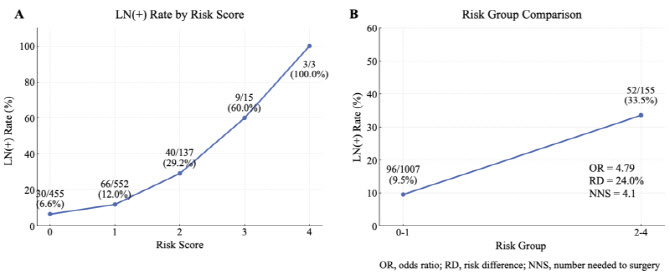
복합병리점수가 증가할 수록 림프절 전이 비율이 단계적으로 증가했다(그림 왼쪽, A). 또 림프절 전이 비율 역시 저위험군(0~1점) 대비 고위험군(2점 이상) 사이가 차이가 확연했다.
1점에 해당하는 환자는 12%, 2점은 29.2%, 3점은 60%, 4점에서는 100%에서 림프절 전이가 확인됐다고 연구팀은 전했다. 5점에 해당하는 환자는 없었다고 한다. 뿐만 아니라 림프절 전이가 저위험군(0~1점)에서는 9.5%, 고위험군은 33.5%로 차이가 확연한 것으로 나타났다.
이에 연구팀은 조기 대장암에서 내시경 절제 후 추가 수술을 하는 건 신중할 필요가 있다고 강조했다. 복합병리점수 상 0~1점인 저위험군인 환자가 고령이거나 다른 동반질환 등으로 수술 부담이 클 때에는 무리하게 수술하는 대신 추적관찰 하는 게 환자에게 유리하다는 판단이다.
김희철 교수(삼성서울병원 암병원장)는 “암환자라도 수술이 꼭 필요한 환자를 가려 수술하는 게 당연하다”며 “암환자의 삶의 질을 높이고, 환자의 자기 결정권이 보다 존중 받는 문화가 자리잡도록 더 정교하고 정밀한 수술 기준을 만들겠다”고 말했다.










